福島原発事故から9年が経過した。
この間、先行検査、3回の本格検査、25歳の節目検診による福島県民健康調査(FHMS)を通じた甲状腺がん診断例は245名、加えて福島医大の調査ではFHMSルート以外に0-18歳手術例が11例発表されているため、少なくとも256名の甲状腺がんが2020年8月31日までに発見されている。これは福島県40歳までの累計約200名をはるかに超える。また、概算で10万人当たり85名以上で、これはがんセンターによる25歳までの全国甲状腺がん累計有病者数(推計)17/10万人の5倍以上の発生となる。
甲状腺がんの多発はあきらかなのに、福島県や福島医大は、多発という評価そのものをもあいまいにしながら甲状腺がんと原発事故とは無関係であるという主張を繰り返している。我々は岡山大の津田敏秀氏による論文を補完するものとして2019年末、ドイツのScherb H氏とともに多発甲状腺がんは原発事故に起因することを明らかにした論文(以下メディシン論文とする)を発表した。2020年、我々のメディシン論文に対するケチ付けletter、また、メディシン論文への対抗として甲状腺がんと原発事故の関係を論ぜざるを得なかった福島医大大平氏による論文も発表された。あらためてメディシン論文の紹介と現在までの論点を明確にしたい。
1.ディシン論文の発端 福島甲状せんがんの頻度は罹患率で表すべき。
先行検査によると最も原発事故による被ばく線量の多い避難地域での有病率は33.5/10万人、最も少ない会津地域では35.6/10万人とほとんど変わらなかった。避難地域のエコー検査は事故から平均0.8年後、会津地域では2.7年後に実施された。小児甲状腺がんの潜伏期間は1年もありうることを考えると、この2年間の違いは重要な意味を持つのに観察期間の異なる両者を同じ「有病率」としてくくり、比較するのはおかしい。同じ観察期間での比較では避難地域の頻度がもっと多いか、会津地域の頻度が少ないかどちらかのはずである。原発事故を両群の観察の出発点として、観察期間と観察人口を掛けて分母とすると(これが罹患率)、避難地域の罹患率は避難地域40.0人/10万、会津13.0/10万となり、避難地域が約3倍多い。
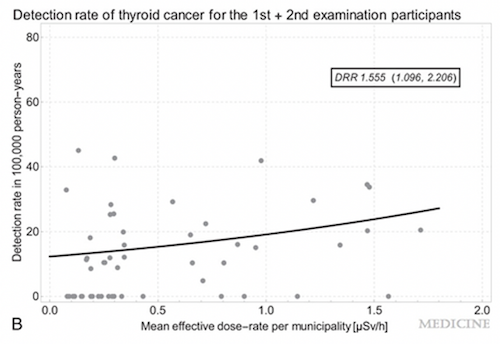
通常がんのスクリーニング頻度を見るとき、最初の検査は有病率、次からは罹患率で頻度を表す。本来有病率は新規患者を含まず、罹患率は過去の患者を含まないため、今回のようにどちらか区別できないスクリーニング検査の場合、検出率(detection rate)で比較する場合がある。18歳までの甲状腺がんはほとんどないことが分かっているため、本論文の検出率は罹患率と等しいとした。その結果厚労省/UNSCEARによる各市町村1700か所の空間線量率に対する検出率は有意な用量反応関係を示した。これがメディシン論文の結論である。
2.福島医大の発表からも甲状腺がんと放射線量の関係は明らか
2018年11月、福島県立医大の放射線医学県民健康センターから先行検査、本格1回目検査をともに受けた人の放射線量別4地方群間の本格1回目検査の罹患率比較が発表され(発見率と表現)、線量の高低による罹患率の違いが明らかとなった。我々とほぼ同じ結果である。その後福島医大、県はこの結果を何とか糊塗しようと様々な交絡因子を持ち出して来たが、事実を曲げることはできない。
3.大平氏の論文データでも甲状腺がんと放射線量の関係は明らか
大平らは2020年、UNSCEARの、我々が用いた線量とは別の吸収線量のデータの「修正」を用いて2巡目の検出率で、放射線量の高低による4群での甲状腺がんと線量との関係はなかったと結論した。我々のメディシン論文に対して無視することはできず、「避難シナリオを加味した線量評価」でない、「穿刺細胞診少ないところで甲状腺がんが少なかった点を考慮する必要がある」と批判した。ところが「避難」で回避された「修正」線量は、すべての住民がスケジュール通り避難したとされたため、実際の避難回避線量よりも大きくなった。そのため例えばいわき市より避難した大熊町、富岡町の方が線量が少なかった。現実の避難状況に応じて吸収線量を訂正し、59市町村での用量反応関係を示すと、図のように、用量反応関係が示された。この分析結果は大平氏の発表したRadiation Researchに反論として掲載が決まった(ほとんどScherb 氏による)。
4.S氏の反論と返信
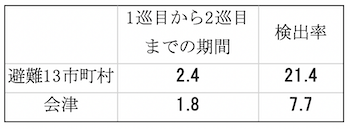
S氏は我々のメディシン論文に対し、「高線量地域で検出率が高いというが、高線量地域ほど早くスクリーニング検査をしたため暴露期間が短い。そのため人年が短く、検出率として高く計算される。高線量地域では検査が早かったことを反映しているに過ぎない」とLetter を通じて批判した。観察期間の長短は検出率に影響を与えるのではなく、長い方が罹患がより多くなる場合もあることはよく考えればわかることである。例えば、避難13市町村と会津の先行検査から2回目の検査までの期間を見ると会津の方が観察期間は短いが検出率は低い。検出率は観察期間の長短を反映したものではなく、線量を反映しているからである。観察期間が短いため避難13市町村の検出率が上昇したように見えるのではない。
5.結論
福島甲状腺がん多発と放射線量の関係は、必要データを自分たちだけのものとし隠しながら、権威筋がどのように非科学的な論説を数を頼りに重ねようと、もはや動かすことのできないものとなってきたように思われる。
【文献】
1.Yamamoto H;Medicine (2019) 98:37
2.福島医大放射線医学県民健康センター平成29年11月30日
3.Ohira T;Journal of Radia. Research, Vol. 61, No. 2, 2020, pp. 243–248
4.Yamamoto H;Letter to the Editor.JRRS-D-20-00058
5.Medicine Correspondence Blog > Letter to the Editor Sobue T 2020 Jan 15
6.Medicine Correspondence Blog > Authors’ reply: Letter to the Editor by T Sobue 2020 Jan 24
大手前整肢学園 山本